Bakterium im Fokus
Lactobacillus plantarum LPLDL®
Viele Menschen weisen erhöhte Cholesterinwerte auf. Doch zu viel Cholesterin im Blut begünstigt arteriosklerotische Prozesse, bei denen die Blutgefäße verstopfen („verkalken“). Folgen können im schlimmsten Fall ein Herzinfarkt oder Schlaganfall sein.
Deshalb ist es gesünder, erhöhte Cholesterinwerte zu senken.
Hier kommt das MilchsäurebakteriumLactobacillus plantarum LPLDL® ins Spiel: Es besitzt eine hoch aktive Gallensalz-Hydrolase, mit der es Gallensäuren aufspaltet. Um neue Gallensäuren zu bilden, verbraucht der Körper Cholesterin. Auf diesem Weg kann das Bakterium erhöhte Cholesterinspiegel senken (Gesamt- & LDL-Cholesterin). Deshalb ist es in Nahrungsergänzungsmitteln zu finden, die einen normalen Cholesterinspiegel unterstützen.

In 2022 waren Herz-Kreislauf-Erkrankungen die häufigste Todesursache in Deutschland: Mehr als ein Drittel aller Todesfälle – fast 360.000 Fälle – gingen somit auf das Konto von Herzinfarkt und verengten Herzkranzgefäßen (= koronare Herzkrankheit)(Radtke 2024/ Statista).
Im Rahmen einer Arteriosklerose kommt es zu einer Verengung der Blutgefäße – wir sagen umgangssprachlich "Verkalkung der Blutgefäße". Dadurch mindert sich die Durchblutung.
Sind die Herzkranzgefäße (= Gefäße, die das Herz versorgen) verengt, steigt das Risiko für Herzrhythmusstörungen, Herzschwäche, Herzinfarkt und plötzlichen Herztod stark an.
Verschiedene Risikofaktoren begünstigen eine Arteriosklerose. Dazu gehören unter anderem Bluthochdruck, Nikotin, ein gestörter Zuckerstoffwechsel (Diabetes mellitus) und ein gestörter Fettstoffwechsel – in der Regel ein erhöhter Cholesterinspiegel.
Um das Herz zu schützen, ist es daher sinnvoll, einen erhöhten Cholesterinspiegel zu senken.
Milchsäurebakterien können Cholesterin-senkende Effekte vermitteln
Milchsäurebakterien schützen nicht nur unsere Schleimhaut in Darm und das Epithelium in der Vagina (= Scheide), sondern erfüllen auch zahlreiche weitere wichtige Funktionen. Beispielsweise können bestimmte Milchsäurebakterien, darunter vor allem bestimmte Laktobazillen – laut wissenschaftlicher Studien – erhöhte Cholesterinspiegel regulieren (Ziarno et al. 2023). Dabei nutzen sie verschiedene Mechanismen:
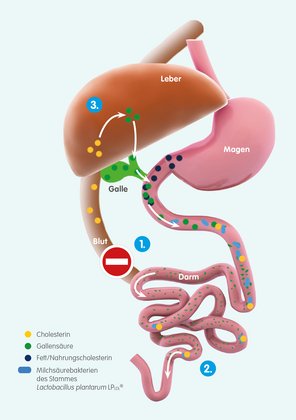
1. Verminderte Rückresorption von Gallensäuren
Normalerweise resorbiert unser Körper den größten Teil der zur Fettverdauung nötigen Gallensäuren am Ende des Dünndarms und transportiert sie über die Pfortader zurück zur Leber. Gallensäuren sind damit Bestandteil des sogenannten enterohepatischen Kreislaufs. Die Leber kann diese rückresorbierten Gallensäuren direkt zur Produktion neuer Gallenflüssigkeit nutzen. Eine Neusynthese von Gallensäure aus Cholesterin ist also nur in geringem Umfang nötig.
Das können jedoch bestimmte Milchsäurebakterien ändern, indem sie die Gallensäuren dem enterohepatischen Kreislauf entziehen. Einer der dem zugrunde liegenden Mechanismen ist die vermehrte enzymatische Spaltung von Gallensäuren mit Hilfe des EnzymsGallensalz-Hydrolase. Fachleute bezeichnen diese Spaltung als Dekonjugation von Gallensäuren (Xu et al. 2019, Ziarno et al. 2023). Die gespaltenen Gallensäurenkönnen nicht mehr zurück zur Leber gelangen, sondern sie verbleiben im Darm und werden anschließend ausgeschieden.
Das bedeutet für die Leber: Sie muss verstärkt neue Gallensäuren herstellen, um den Gallensäure-Pool aufzufüllen. Das dafür benötigte Cholesterin entzieht sie dem Blut. In der Folge sinken die LDL- und Gesamtcholesterin-Werte.
2. Bindung von Cholesterin
Wir nehmen auch Cholesterin aus der Nahrung auf. Bestimmte Milchsäurebakterien, die in unserem Darm leben, können das Cholesterin an ihre Zelloberfläche binden. Die Bindung ist so stark, dass sich das Cholesterin bei der weiteren Passage der Bakterien durch den Darmtrakt nicht ablösen kann (Ziarno et al. 2023). Entsprechend kann der Darm das gebundene Cholesterin nicht resorbieren. Es verbleibt im Darm und wir scheiden es aus.
3. Cholesterin-Synthese-Hemmung
Wenn Bakterien im Dickdarm Ballaststoffe abbauen, entstehen kurzkettige Fettsäuren wie Propionsäure (= Propionat). Propionat gelangt nach Absorption im Darm über das Blut zur Leber und hemmt dort die Cholesterin-Synthese (Wong et al. 2006). Zusätzlich hemmt Propionat über mehrere Zwischenschritte auch die enterale (= über den Darm) Resorption von Cholesterin:
Propionat erhöht die Menge regulatorischer T-Zellen, die wiederum das Zytokin Interleukin-10 produzieren. In Folge steigt die Menge von Interleukin-10 in der Darmwand an – das hemmt die Expression des wichtigsten Cholesterin-Transportproteins NPC1L1 im Darmepithel (Osto 2022).
Lactobacillus plantarum LPLDL® kann Cholesterin-Profil verbessern
Zwei Studien nach Goldstandard (randomisiert, Placebo-kontrolliert, doppelblind)* legen nahe, dass der natürliche Bakterienstamm Lactobacillus plantarum LPLDL®(= L. plantarum ECGC13110402) gut verträglich ist und alternativ oder ergänzend bei erhöhten Cholesterinwerten eingesetzt werden kann, um das kardiovaskuläre Risiko zu senken.
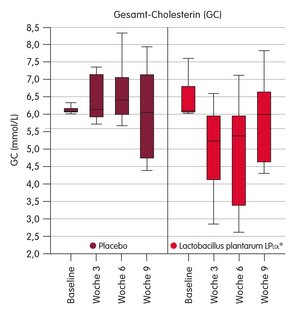
Natürliches Bakterium senkt erhöhte Werte bei Gesamt- und LDL-Cholesterin
Menschen mit erhöhten Cholesterin-Werten (= Hypercholesterinämie) nahmen an einer wissenschaftlichen Studie teil (Keleszade et al. 2022). Während die Hälfte der Studienteilnehmer 6 Wochen lang Lactobacillus plantarum LPLDL® (= L. plantarum ECGC13110402) – in einer Tagesdosis von 4 Milliarden (= 4 × 109) koloniebildenden Einheiten (KBE) – erhielt, nahm die andere Hälfte Placebo ein. Danach gab es eine dreiwöchige Auswaschphase.
Ergebnis: Bei den Studienteilnehmern mit L. plantarum LPLDL® kam es zu einer deutlichen und für die Gesundheit relevanten Verringerung der Cholesterin-Werte:
- Das Gesamt-Cholesterin nahm um 34,6 Prozent,
- das LDL-Cholesterin um 28,4 Prozent und
- das Non-HDL-Cholesterin (Non-HDL = Gesamtcholesterin - HDL) um 17,6 Prozent
ab.
Ebenfalls wichtig: Während der gesamten Studie wurden keine unerwünschten oder gar schädlichen Wirkungen (= Nebenwirkungen) festgestellt.
Gute Eignung des ausgewählten Bakterienstammes
Um Bakterienstämme mit cholesterinsenkendem Potenzial zu finden, führten Wissenschaftler ein systematisches Screening von verschiedenen Stämmen durch. Dabei identifizierten sie L. plantarum LPLDL® (= Lactobacillus plantarum ECGC 13110402) als geeignet, da der Bakterienstamm im Labor (in vitro) eine hohe Aktivität der Gallensalz-Hydrolase (=BSH) und ein hohes Cholesterinabbau-Potenzial aufwies (Costabile et al. 2017).
Darüber hinaus bewies der spezielle Bakterienstamm eine Resistenz gegenüber Magen-, Pankreas- und Gallensäuren und außerdem eine hohe Überlebensfähigkeit bei Gefriertrocknung.
Daraufhin wurde eine Pilotstudie mit Probanden im Alter von 30 bis 65 Jahren durchgeführt, die einen normalen bis leicht erhöhten Cholesterinspiegel aufwiesen, um die Verträglichkeit und das Ausmaß des cholesterinsenkenden Potenzials von Lactobacillus plantarum ECGC 13110402 zu ermitteln (Costabile et al. 2017). Die 12-wöchige Studie endete mit einer vierwöchigen Auswaschphase.
Die Ergebnisse (Costabile et al. 2017): Die tägliche Einnahme von L. plantarum LPLDL®
- senkte deutlich (statistisch signifikant) das LDL-Cholesterin um 37,6 Prozent bei Studienteilnehmern mit einem Ausgangswert des Gesamtcholesterins über (≥) 6 mM (=232 mg/dl).
- senkte ebenfalls deutlich (statistisch signifikant) das LDL-Cholesterin um 13,9 Prozent bei Studienteilnehmern mit einem Ausgangswert des Gesamtcholesterins unter 5mM (=193.35 mg/dl).
Die Senkung des LDL-Cholesterins ist also umso stärker, je höher der Ausgangswert ist. - senkte bei den über 60-jährigen Studienteilnehmern deutlich (statistisch signifikant) die Triglyceride um 53,9 Prozent.
- erhöhte bei den über 60-jährigen Studienteilnehmern deutlich (statistisch signifikant) das HDL-Cholesterin um 14,7 Prozent.
- senkte zusätzlich deutlich (statistisch signifikant) den Blutdruck um 6,6 Prozent. Das geschah hauptsächlich in der zweiten Studienhälfte, also in der sechsten bis zwölften Studienwoche.
Zusammensetzung der Gallenflüssigkeit (= Galle)
Die Gallenflüssigkeit wird umgangssprachlich einfach als "Galle" bezeichnet.
Der größte Teil der Galle besteht aus Wasser, in dem Elektrolyte (= Mineralsalze) in einer Konzentration ähnlich der im Blut gelöst sind. Ihr Lipidanteil (= Fettanteil) setzt sich aus Gallensäuren, Phospholipiden (= Lipide mit einer Phosphat-Gruppe) und Cholesterin zusammen. Gallenfarbstoffe – insbesondere das gelbliche Bilirubin und das grünliche Biliverdin – verleihen der Galle ihre charakteristische Farbe. Darüber hinaus enthält die Galle eine Vielzahl von Proteinen (= Eiweiße), hauptsächlich Enzyme wie alkalische Phosphatase und Gamma-GT, Plasmaproteine wie Immunglobuline sowie Glykoproteine der Gallenwege wie Muzine. Zudem sind Abbauprodukte von Hormonen und Medikamenten vorhanden.
Was ist Cholesterin?
Obwohl Cholesterin zu den Lipiden (= Fetten) gezählt wird, handelt es sich bei diesem Steroid (= ringförmiges Molekül) nicht um Fett, sondern um einen polyzyklischen Alkohol. Dieser Naturstoff spielt eine entscheidende Rolle bei der Sicherstellung der Membranstabilität und dient als wesentlicher Baustein in der Synthese von Gallensäuren, Steroidhormonen und Vitamin D. Cholesterin erfüllt viele essenzielle Funktionen in unserem Körper und ist lebensnotwendig sowie unverzichtbar für unsere Gesundheit. Allerdings steigern übermäßig erhöhte Werte jedoch das Herz-Kreislauf-Risiko.
Fazit
Lactobacillus plantarum LPLDL® kann erhöhte Gesamt- & LDL-Cholesterin-Spiegel senken und ist deshalb in Nahrungsergänzungsmitteln für einen normalen Cholesterinspiegel zu finden.
Gallensäuren sind ein Endprodukte des Cholesterinstoffwechsels. Der Körper verbraucht Cholesterin, um bei Bedarf Gallensäuren neu zu bilden. Und dieser Bedarf entsteht, wenn Lactobacillus plantarum LPLDL® Gallensäuren spaltet und so für eine Rückresorption unbrauchbar macht.
Eine randomisierte kontrollierte Studie (kurz RCT) ist ein Schema für experimentelle Studien:
- kontrolliert: Es gibt nicht nur eine Behandlungsgruppe mit dem zu testenden Produkt (= Verum), sondern auch eine Kontrollgruppe, die ein Scheinmedikament (Placebo) erhält.
- randomisiert: Die Zuordnung zur Behandlungs- und Placebogruppe erfolgt zufällig.
- doppelblind: Weder die Studienteilnehmer noch die Behandler wissen, wer das echte Medikament (= Verum) und wer Placebo erhält.
Costabile A et al. An in vivo assessment of the cholesterol-lowering efficacy of Lactobacillus plantarum ECGC 13110402 in normal to mildly hypercholesterolaemic adults. PLoS One. 2017; 12(12): e0187964. doi: 10.1371/journal.pone.0187964
Keleszade E et al. The cholesterol lowering efficacy of Lactobacillus plantarum ECGC 13110402 in hypercholesterolemic adults: a double-blind, randomized, placebo controlled, pilot human intervention study. J Func Foods. 2022; 89 [104939]. doi.org/10.1016/j.jff.2022.104939
Osto E. The promise of the gut metabolite propionate for a novel and personalized lipid-lowering treatment. Eur Heart J 2022;7:534.
Radtke R. Häufigste Todesursachen in Deutschland. Statista 2024. https://de.statista.com/themen/69/todesursachen/#topicOverview , abgerufen am 07.02.2024.
Wong JM. Colonic health: fermentation and short chain fatty acids. J Clin Gastroenterol 2006;40:235. https://pubmed.ncbi.nlm.nih.gov/16633129/
Xu F et al.The complex structure of bile salt hydrolase from Lactobacillus salivarius reveals the structural basis of substrate specificity. Scientific Reports 2019:9:Artikel Nr. 12438. https://www.nature.com/articles/s41598-019-48850-6
Ziarno M et al. Exploring the Cholesterol-Modifying Abilities of Lactobacilli Cells in Digestive Models and Dairy Products. Microorganisms 2023;1:1478. https://pubmed.ncbi.nlm.nih.gov/37374980/